Psoriasis is een van de meest voorkomende huidziekten. Volgens de Internationale Federatie van Psoriasis Verenigingen (IFPA) wordt het wereldwijd bij 125 miljoen mensen aangetroffen.
In de meeste gevallen ontwikkelt de ziekte zich bij mensen in de werkende leeftijd: van 15 tot 35 jaar. Mannen en vrouwen worden even vaak ziek. Ondanks de wijdverbreide prevalentie van de ziekte begrijpen niet alle patiënten wat psoriasis is, wat de oorzaken van het voorkomen ervan zijn en hoe deze moeten worden behandeld. Laten we alle vragen op volgorde behandelen.
Kort over het belangrijkste
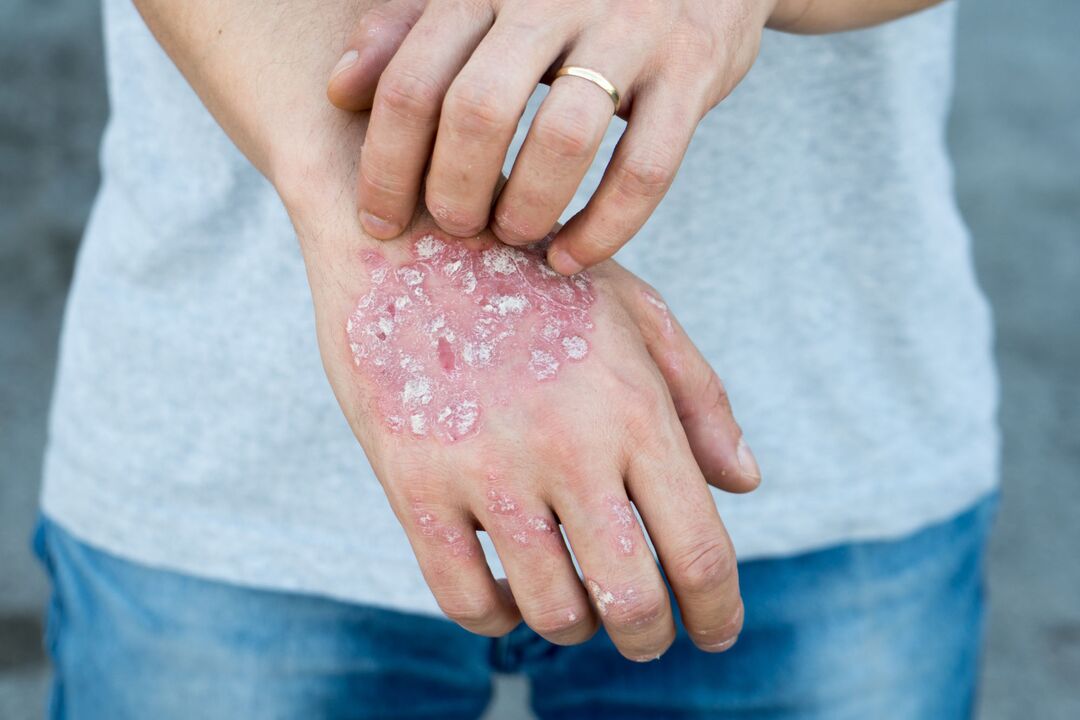
Psoriasis is een chronische ontstekingsziekte met een auto-immuunziekte, gekenmerkt door de vorming van specifieke “plaques” op de huid. Het auto-immuunmechanisme houdt verband met de productie van beschermende antilichamen tegen cellen van het lichaam zelf, die door het lichaam ten onrechte als vreemd worden beschouwd. Wetenschappers hebben het verband tussen de ziekte en de activering van het immuunsysteem al lang geleden vastgesteld, maar wat precies de oorzaak is van het falen in de herkenning van de eigen cellen is nog niet op betrouwbare wijze opgehelderd.
Er is een genetische aanleg voor psoriasis bewezen: als beide ouders ziek zijn, heeft het kind 50% kans om ook psoriasis te krijgen. Er zijn zelfs enkele genen geïdentificeerd die verantwoordelijk zijn voor de ontwikkeling ervan. Bovendien is de invloed van hormonale stoornissen, nerveuze spanning, stofwisselingsstoornissen en virale infecties op de manifestatie van psoriatische laesies van het lichaam vastgesteld.
Psoriasis wordt in veel gevallen gecombineerd met ziekten van andere organen en systemen:
- suikerziekte type 2;
- metabool syndroom;
- pathologie van de lever en galwegen;
- coronaire hartziekte;
- arteriële hypertensie.
Classificatie en symptomen van psoriasis
De belangrijkste klinische manifestaties van de ziekte zijn afhankelijk van de vorm en het beloop ervan.
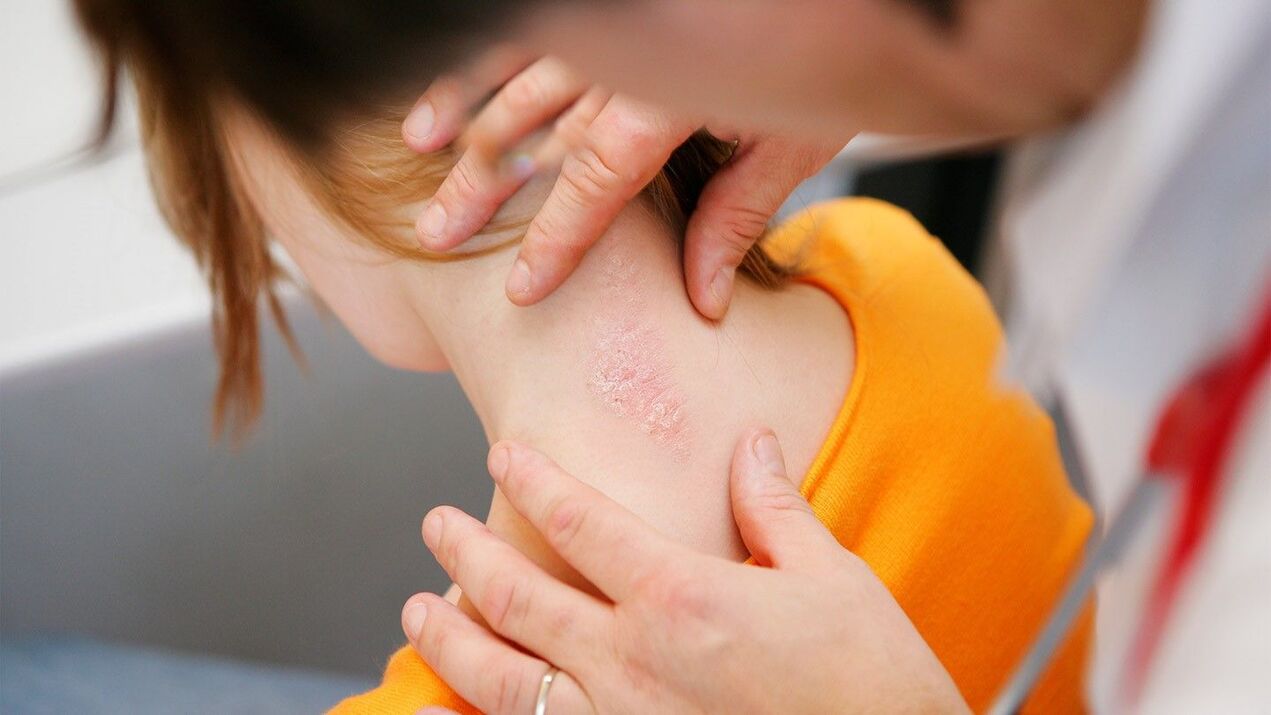
- Psoriasis vulgaris: karakteristieke huiduitslag verschijnt op de huid, die eruit ziet als rode plekken die boven het oppervlak uitsteken (zogenaamde papels) met oppervlakkige peeling. Hierdoor verschijnen er witte schubben, vandaar de tweede naam van psoriasis – geschubd korstmos. Als je zo'n gebied schraapt, kun je het "stearinevlekfenomeen" zien - het aantal vlokken zal toenemen, wat lijkt op een druppel bevroren stearine. Na volledige verwijdering van de schubben wordt een glanzende, vochtige aansluitplaat blootgelegd, waarop bij verder schrapen individuele kleine druppeltjes bloed zullen verschijnen. Dergelijke papels bevinden zich meestal op de hoofdhuid, op de extensoroppervlakken van de gewrichten.
- Exsudatieve psoriasis: er wordt een ontstekingsvloeistof afgescheiden in het ontstoken gebied, waardoor de schubben nat worden en deze in moeilijk te verwijderen korsten veranderen.
- Seborrheische psoriasis is typisch voor delen van de huid met een groot aantal talgklieren: nasolabiale plooien, hoofdhuid, gebied tussen de schouderbladen en op de borst. Bij deze variant worden ernstig jeukende plaques met gelige schubben gevormd.
- De druppelvorm wordt meestal aangetroffen bij kinderen en verschijnt als meerdere kleine rode papels die licht afbladderen.
- Pustuleuze psoriasis is een oppervlakkige puist, meestal op de handpalmen en voetzolen.
- Gegeneraliseerde vormen: psoriatische erytrodermie, gemanifesteerd door uitgebreide samenvloeiende haarden die 90% van het lichaamsoppervlak bedekken, en Tsumbusch psoriasis, vergezeld van ettering van uitgebreide haarden. Bij veel voorkomende vormen van de ziekte lijdt ook het algemene welzijn: zwakte, malaise treedt op en de lichaamstemperatuur stijgt.
- Artritis psoriatica manifesteert zich door roodheid en zwelling van de huid over de gewrichten, pijn, beperkte beweging in de gewrichten, hun vervorming en bewegingsstijfheid na de slaap.
- Psoriatische onychodystrofie is een laesie van de nagels. Kenmerkend zijn het “olievleksymptoom” (geelbruine vlekken onder de nagelplaat) en het “vingerhoedsymptoom” (puntbeschadiging van de nagel).
Hoe wordt psoriasis behandeld?
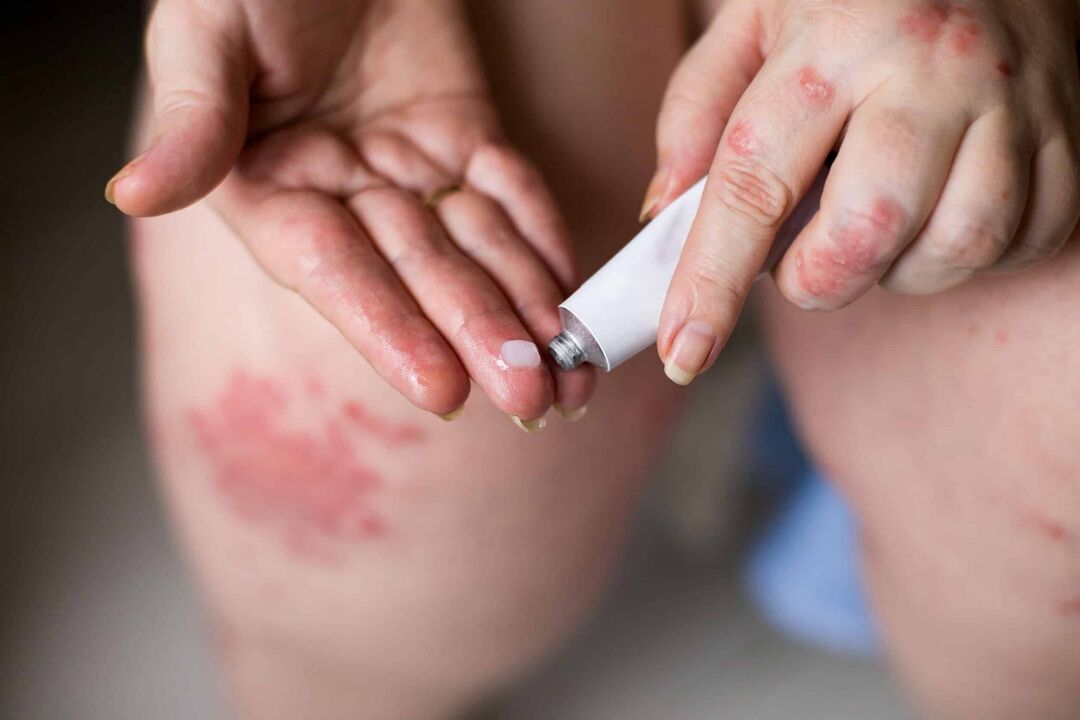
Methoden voor de behandeling van psoriasis worden voortdurend verbeterd en aangevuld, maar er is geen medicijn dat de ziekte voor altijd kan verslaan. Daarom zijn de belangrijkste behandelingsstrategieën voor psoriasis gericht op:
- vermindering van de frequentie van exacerbaties;
- verlichting van de symptomen van de ziekte;
- het verbeteren van de kwaliteit van leven;
- het verminderen van de kans op complicaties en bijkomende ziekten.
De behandeling wordt meestal poliklinisch uitgevoerd, maar bij sommige aandoeningen kan een ziekenhuisopname nodig zijn:
- ernstige gegeneraliseerde varianten van psoriasis, waardoor de algemene toestand van de patiënt verslechtert (in het bijzonder erytrodermie en psoriasis pustulosa);
- de aanwezigheid van complicaties en bijkomende pathologieën die de toestand van de patiënt verergeren;
- de noodzaak om medicijnen te gebruiken die regelmatige monitoring van klinische en laboratoriumparameters vereisen.
Bij de behandeling van psoriasis worden zowel lokale als systemische middelen gebruikt.
Lokale therapie
Dit type behandeling wordt vertegenwoordigd door zalven, gels en crèmes die rechtstreeks op de getroffen gebieden worden aangebracht.
Topische glucocorticoïden
Dit zijn hormonale medicijnen die een ontstekingsremmend effect op de huid hebben. Bovendien verminderen hormonen de jeuk, remmen ze de immuunrespons, verminderen ze de verspreiding van het ontstekingsproces en voorkomen ze de fusie van laesies. Deze medicijnen zijn zeer effectief, zoals bewezen door veel onderzoeken. Ze kunnen afzonderlijk (voor lokale vormen) of in combinatie met andere middelen worden gebruikt.
Deze groep omvat flucinar, hydrocortison, elocom, prednisolon, advantan, acriderm. Lokale glucocorticosteroïden zijn verkrijgbaar in de vorm van crèmes, zalven en lotions.
Het nadeel van dergelijke medicijnen is het risico op het ontwikkelen van systemische (algemene) effecten bij langdurig gebruik en grote blootstellingsgebieden. Hier zijn de regels voor het gebruik van deze medicijnen:
- Alleen gebruiken in de kortst mogelijke kuren.
- Wanneer er een infectie optreedt, dient de voorkeur te worden gegeven aan glucocorticoïden in combinatie met een antibioticum of antischimmelmiddel.
- Kinderen mogen geen hormonen op het gezicht, de nek of de huidplooien aanbrengen.
- Het is beter om kinderen te behandelen met zwakke of matig actieve medicijnen (prednisolon, hydrocortison).
In de regel worden hormonale middelen 1-2 keer per dag gedurende maximaal 1 maand op psoriatische papels aangebracht. Bij langdurig gebruik kunnen bijwerkingen optreden:
- brandend gevoel, roodheid en jeuk;
- het verschijnen van acne;
- lokale infectie;
- dunner worden, uitdrogen van de huid;
- vermindering van pigmentatie;
- striae.
De huid van het gezicht en de liezen hebben het vaakst last van complicaties.
Salicylzuur
Gebruikt in combinatie met lokale glucocorticosteroïden voor een aanzienlijke vervelling van de huid. Preparaten die salicylaten bevatten (diprosalic, acriderm SK, elokom S) verwijderen effectief geëxfolieerde platen en helpen de huid te herstellen.
Vitamine therapie

Vitamine D is een effectieve behandeling voor lokale vormen van psoriasis, omdat het ontstekingen en overmatige deling van huidcellen vermindert. Crèmes of zalven die vitamine D3 bevatten (calcipotriol, daivonex, calcitriene) worden 1-2 keer per dag gedurende ongeveer 2 maanden op de plaques aangebracht. Het is niet raadzaam om grote delen van de huid ermee te behandelen. Kan worden gebruikt in combinatie met glucocorticoïde hormonen.
Bijwerkingen bij lokale toepassing van vitamine D3 zijn zeldzaam en manifesteren zich voornamelijk door verbranding, roodheid en jeuk van de huid. In dit geval onderbreek ik de behandelingskuur of gebruik ik de zalf minder vaak. In geval van overdosering zijn systemische verschijnselen van hypervitaminose D mogelijk: verminderde botdichtheid en de vorming van nierstenen.
Geneesmiddelen in deze groep worden niet voorgeschreven voordat met UV-therapie wordt begonnen.
U kunt niet tegelijkertijd geneesmiddelen op basis van salicylzuur en vitamine D-analogen extern gebruiken - dit zal leiden tot inactivatie van de laatste en de effectiviteit van de therapie aanzienlijk verminderen.
Zinkpyrithion
Preparaten in deze categorie (skin-cap, zinocap) worden geproduceerd in de vorm van crèmes, spuitbussen en shampoos. Ze worden niet alleen gebruikt om psoriasis te behandelen, maar ook om terugval te voorkomen. Het werkingsmechanisme is antibacterieel, antischimmelactiviteit en het vertragen van de celdeling. Geneesmiddelen kunnen bij herhaald gebruik allergieën, uitdroging en irritatie van de huid veroorzaken. Daarom mag het verloop van de behandeling niet langer dan 1,5 maand duren.
Systemische therapie
Deze behandelingsoptie omvat het gebruik van medicijnen in tablet- of injectievorm; ze beïnvloeden niet alleen de integumentaire weefsels, maar ook de inwendige organen. Systemische behandeling wordt gebruikt voor matige tot ernstige psoriasis.
Methotrexaat
Een medicijn uit de groep cytostatica dat de celdeling stopt. Het wordt voorgeschreven voor artritis psoriatica, erytrodermie, pustuleuze en vulgaire psoriasis, als het niet reageert op andere soorten therapie.
Doses methotrexaat worden individueel geselecteerd en één of meerdere keren per week ingenomen. Nadat de exacerbatie is afgenomen, wordt het geneesmiddel in de minimaal effectieve dosis ingenomen. Het medicijn veroorzaakt vaak bijwerkingen, dus deze behandeling vereist constant medisch toezicht. Mogelijke bijwerkingen:
- vermindering van het aantal van alle bloedcellen;
- onderdrukking van de eetlust, misselijkheid, braken;
- de vorming van zweren en erosies in elk deel van het spijsverteringsstelsel;
- schade aan de lever en pancreas;
- hoofdpijn, slaperigheid, convulsies;
- visuele stoornissen;
- nierdisfunctie;
- onderdrukking van de processen van vorming van geslachtscellen;
- verminderd libido;
- pijn in gewrichten en spieren;
- niet-infectieuze longontsteking;
- allergische reacties.
Het medicijn wordt stopgezet als ernstige kortademigheid, hoesten, de ontwikkeling van ernstige infectieziekten, bloedarmoede of een significante toename van bloedmarkers van nier- of leverfalen optreden.
Cyclosporine
Een medicijn dat de functie van het immuunsysteem onderdrukt. Gezien de auto-immuunkarakter van psoriasis is een dergelijke therapie gerechtvaardigd, maar een algemene afname van de immuniteit leidt vaak tot infectieuze en oncologische complicaties. Daarom wordt het medicijn zelden gebruikt als onderhoudstherapie, maar wordt het alleen voorgeschreven tijdens exacerbaties. Begin met het innemen van cyclosporine met minimale doseringen, die vervolgens worden verhoogd totdat het gewenste resultaat is bereikt.
Bijwerkingen op cyclosporine:
- verminderde nierfunctie, zwelling, verhoogde bloeddruk;
- giftig effect op de lever en pancreas, misselijkheid, dunne ontlasting;
- vorming van kwaadaardige tumoren en lymfomen;
- afname van het aantal bloedcellen;
- spierpijn, krampen;
- hoofdpijn;
- allergieën.
Het gebruik van cyclosporine vereist voortdurend medisch toezicht, regelmatige bloedonderzoeken en andere noodzakelijke onderzoeken.
Retinoïden
Retinoïden (acitretine, isotretinoïne) zijn vitamine A-derivaten die een normaliserend effect hebben op de processen van deling en keratinisatie van huidcellen. Het verloop van de behandeling met dergelijke medicijnen is gemiddeld 2 maanden, de dosis wordt individueel gekozen. Bij gebruik van retinoïden bestaat er ook een zeker risico op ongewenste reacties:
- drogen van slijmvliezen;
- vervellen van de huid;
- schimmelvulvovaginitis;
- haaruitval, dunner wordende, broze nagels;
- spier- en gewrichtspijn;
- leverontsteking, geelzucht;
- misselijkheid, stoelgangstoornissen.
Ondanks mogelijke bijwerkingen zijn deze medicijnen veiliger dan eerdere opties, vooral gezien het feit dat al deze complicaties omkeerbaar zijn en enige tijd na het stoppen van het medicijn verdwijnen. Retinoïden worden niet gelijktijdig met methotrexaat voorgeschreven, omdat dit het risico op schade aan de leverstructuren vergroot.
Monoklonale antilichamen
Monoklonale antilichamen (infliximab, adalimumab, efalizumab) zijn biologische producten van genetische manipulatie die antilichamen zijn. Ze hebben het vermogen om auto-immuunprocessen te onderdrukken en ontstekingen te verminderen. Deze geneesmiddelen worden maximaal één keer per week subcutaan of intraveneus toegediend. Hun negatieve impact op het lichaam houdt voornamelijk verband met de onderdrukking van de immuunrespons:
- de toevoeging van een infectie van elke lokalisatie;
- goedaardige en kwaadaardige neoplasmata;
- allergische manifestaties;
- hoofdpijn, duizeligheid;
- depressie;
- misselijkheid, braken;
- gewrichts- en spierpijn.
Het gebruik van geneesmiddelen in deze categorie is mogelijk in combinatie met methotrexaat.
Systemische glucocorticoïden
Systemische glucocorticoïden (prednisolon, dexamethason) worden uitsluitend gebruikt bij de behandeling van artritis psoriatica en acute gegeneraliseerde vormen van de ziekte in injecties en druppelaars. Maar zelfs in deze gevallen zou het verloop van de hormonale therapie niet lang moeten duren vanwege het risico van verergering van het proces en de ontwikkeling van pustuleuze vormen.
Aanvullende medicamenteuze behandeling
Deze groep omvat geneesmiddelen die nodig zijn voor de correctie van bijkomende aandoeningen die het beloop van psoriasis verergeren, en voor de behandeling van gewrichtsvormen van de ziekte.
- Psychotrope geneesmiddelen worden gebruikt vanwege de hoge frequentie van exacerbaties van psoriasis tegen de achtergrond van een onstabiele zenuwtoestand. In het bijzonder worden antidepressiva (amitriptyline, fluoxetine, venlafaxine) en angststillers - kalmerende middelen (diazepam, fenazepam, buspiron) voorgeschreven. Antidepressiva worden meestal voorgeschreven bij langdurige depressie en stress en worden in lange kuren ingenomen. Kalmerende middelen kunnen op aanvraag eenmalig worden ingenomen, afhankelijk van externe omstandigheden. Deze groep medicijnen onderdrukt angst, opwinding, gevoeligheid voor stressfactoren en normaliseert de slaap. Houd er echter rekening mee dat medicijnen ook hun contra-indicaties voor gebruik en bijwerkingen hebben, waardoor ze niet altijd gelijktijdig met de hoofdtherapie voor psoriasis kunnen worden ingenomen.
- Niet-steroïde anti-inflammatoire geneesmiddelen worden gebruikt bij de complexe therapie van artritis psoriatica om de ontstekingsreactie, zwelling en pijn te verminderen. Deze producten worden geproduceerd in de vorm van tabletten, injectieoplossingen, gels en zalven voor uitwendig gebruik. Vanwege het negatieve effect op het maag-darmkanaal (zwerenvorming) worden deze medicijnen voor de kortst mogelijke duur voorgeschreven.
- Antihistaminica worden af en toe gebruikt om jeuk aan de huid te verminderen. Voorgeschreven medicijnen van de eerste (Tavegil, Suprastin), tweede (Fenistil, Claritin) of derde (Zyrtec, Erius) generatie. De effectiviteit van deze medicijnen is grotendeels vergelijkbaar, maar medicijnen van de derde generatie hebben niet zo'n vaak voorkomende bijwerking van antihistaminica als verhoogde slaperigheid.
Fysiotherapie voor psoriasis
Bij ultraviolette bestraling (UVR) wordt blootstelling aan straling met een golflengte van 311-313 nm op het hele lichaam of op afzonderlijke delen ervan bedoeld. Deze techniek is niet toepasbaar voor ernstige gegeneraliseerde vormen van psoriasis en de zomervariant ervan, omdat het het proces alleen maar kan verergeren.
Selectieve fototherapie (PUVA-therapie) is een vorm van ultraviolette straling, maar de golflengte die in dit geval wordt gebruikt is 310–340 nm. Met deze optie van fysiotherapie kunt u, bij regelmatig gebruik, langdurige remissie bereiken. Eén sessie kan maximaal 2 uur duren en het totale aanbevolen aantal is 35. Na de procedure kan een droge huid verschijnen, waarvoor een vochtinbrengende crème nodig is. PUVA-therapie heeft een aantal contra-indicaties, zoals nierfalen, diabetes mellitus en huidtumoren.
Bij röntgentherapie wordt de huid behandeld met zachte röntgenstralen, die jeuk en de vorming van nieuwe plaques effectief helpen bestrijden.
Bij een echografiebehandeling wordt de huid blootgesteld aan ultrasone golven, die ontstekingsremmende, antibacteriële, pijnstillende en jeukwerende effecten hebben. Eén procedure duurt 15 minuten, veroorzaakt geen ongemak en wordt goed verdragen. Een totaaltraject van 14 procedures wordt aanbevolen.
Elektroslaap beïnvloedt indirect het beloop van psoriasis, waardoor de mentale toestand van de patiënt verbetert. Deze manipulatie veroorzaakt een kalmerend effect, verbetert de slaap, verhoogt de weerstand tegen stress en vermindert overmatige prikkelbaarheid van het zenuwstelsel. Een sessie kan maximaal 1 uur duren, het wordt aanbevolen om minimaal 10 procedures uit te voeren.
Psychotherapie
De rol van een onstabiele mentale toestand bij de ontwikkeling van psoriasis is door veel onderzoeken bewezen. Verschillende soorten stress, angst, angsten en ervaringen veroorzaken vaak het optreden of de verergering van psoriasis bij mensen met een genetische aanleg. Daarom is psychotherapie belangrijk om exacerbaties te voorkomen en in het algemeen de frequentie van recidieven te verminderen.
Tijdens de sessie praat de specialist met de patiënt, stelt suggestieve vragen en probeert de oorzaak van psychische problemen te achterhalen. Verdere sessies zijn gericht op het stabiliseren van de emotionele toestand van de patiënt. Een psychotherapeut kan u leren omgaan met stress op het werk en thuis, een uitlaatklep vinden voor negatieve energie en een positieve houding ontwikkelen ten opzichte van uzelf en de wereld om u heen.
Therapeutische voeding voor psoriasis
Patiënten met psoriasis worden aanbevolen:
- Drink meer vloeistoffen: 7-10 glazen plat water of versgeperste sappen per dag.
- Eet meer fruit en groenten: druiven, nectarines, kersen, ananas; bieten, wortels, komkommers, kool, knoflook, uien, dille, komijn.
- Vergeet de eiwitcomponent van het dieet niet: kippeneieren, mager vlees, noten, peulvruchten.
- Er zijn alleen natuurlijke snoepjes: gedroogde abrikozen, dadels, rozijnen.
- Gebruik niet te veel citrusvruchten, tomaten, rode paprika, aardbeien en honing.
- Vermijd chocolade en volle melk met een hoog vetgehalte.
- Drink geen alcohol, cafeïne, gekruid, zout, gerookt voedsel.
Alternatieve methoden om psoriasis te bestrijden

- Cryotherapie is het effect op het lichaam van ultralage temperaturen, die lokaal en algemeen kunnen zijn. Het mechanisme voor het verbeteren van de toestand van psoriasis is de kortetermijnstressreactie van het lichaam op kou. Tegen deze achtergrond treedt een snelle vernauwing en daaropvolgende expansie van bloedvaten op, wat leidt tot een verhoogde bloedstroom en een afname van ontstekingen. Bovendien vertragen lage temperaturen de snelheid van zenuwimpulsen scherp en voorkomen ze de vorming van nieuwe laesies. Algemene cryotherapie wordt uitgevoerd met behulp van een speciale cryokamer, waarin een persoon niet langer dan 3 minuten kan blijven. De temperatuur daarin wordt ingesteld binnen het bereik van -110 – -130°C. De hele cursus mag niet meer dan 30 procedures omvatten. Lokale cryotherapie wordt uitgevoerd door delen van de huid met psoriatische plaques bloot te stellen aan vloeibare stikstofdamp (temperatuur -140 – -160°C). In de loop van het onderzoek is gebleken dat psoriatische papels na een reeks procedures bleek worden, kleiner worden, peeling en jeuk verdwijnen.
- Hydrotherapie wordt veel gebruikt in sanatoria met thermaal water. De Garra rufa-vissen die in dergelijk water leven, eten ruwe deeltjes en schubben van het huidoppervlak, waardoor gezonde delen onaangeroerd blijven.
- Plasmaferese is een nogal complex proces waarbij bloed uit het lichaam van de patiënt wordt afgenomen, het wordt gezuiverd van gifstoffen, immuuncomplexen en micro-organismen en het wordt teruggevoerd naar de algemene bloedbaan. Om het bloed te zuiveren wordt gebruik gemaakt van een speciale centrifuge. Het positieve effect van plasmaferese bij psoriasis houdt verband met de verwijdering uit de bloedbaan van immuuncomplexen die de auto-immuunreactie ondersteunen, afbraakproducten gevormd als gevolg van chronische ontstekingen, evenals micro-organismen en hun toxinen wanneer een secundaire infectie optreedt.
- Moddertherapie is een effectief middel om de gezondheid van patiënten met psoriasis te verbeteren. Vanwege het aanzienlijke gehalte aan minerale zouten onderdrukt therapeutische modder het ontstekingsproces, bevordert het de weefselregeneratie en verzacht het ruwe delen van de huid. Met moddertherapie kunt u betere resultaten bereiken bij de behandeling van artritis psoriatica. Voordat het op de huid wordt aangebracht, wordt de modder verwarmd tot 39°C, vervolgens wordt een dunne laag uitgesmeerd op de met plaques bedekte gebieden en gedurende 30 minuten gelaten. Aan het einde van de procedure wordt het vuil afgewassen met warm water en wordt de huid gesmeerd met een verzachtende crème.
Traditionele medicijnrecepten voor psoriasis
Folkmedicijnen voor de behandeling van psoriasis zijn er in twee groepen: preparaten voor orale toediening en externe remedies. De eerste categorie omvat:
- Tinctuur van stinkende gouwe. Het kruid van deze plant vind je in de apotheek. 2 eetl. l. Gedroogd kruid wordt met 500 ml alcohol of wodka gegoten en 10-14 dagen laten brouwen. Vervolgens wordt de tinctuur gefilterd en driemaal daags 20 g ingenomen.
- Afkooksel van laurierblaadjes. Doe 15 laurierblaadjes in 1 liter kokend water en kook ongeveer een kwartier. Filter vervolgens, koel af en drink 1 eetl. l. 3 keer per dag gedurende 1 maand.
- Dille zaden. 2 eetl. l. zaden, giet 1 glas kokend water, laat het ongeveer drie uur trekken, filter, drink 2 keer per dag een half glas.
- Lijnzaad. 1 eetl. l. zaden, giet een glas kokend water, roer, laat een nacht staan, neem het 's morgens in, vóór het ontbijt.
Externe traditionele geneeskunde voor de behandeling van psoriasis:
- Visolie. Breng een dunne laag aan op de papels en laat een half uur staan, daarna afwassen met warm water.
- Lijnolie. Breng maximaal 6 keer per dag aan op het getroffen gebied.
- Ei zalf. Klop 2 kippeneieren los, voeg 1 eetl. l. duindoorn- of sesamolie en 40 g azijn. Smeer de plaques 3 keer per dag.
- Propolis-teerzalf. 30 g propolis en 50 g teer worden in een waterbad verwarmd en geroerd. Bij psoriatische huiduitslag maximaal 4 keer per dag aanbrengen.
Houd er rekening mee dat, ongeacht welke alternatieve methoden en folkmethoden u gebruikt bij de behandeling van psoriasis, deze de belangrijkste, traditionele therapie niet mogen vervangen. Alle medicijnen die voor psoriasis worden gebruikt, moeten strikt door een arts worden voorgeschreven. In geen geval mag u zelfmedicatie gebruiken of de dosis en het regime van het medicijn naar believen wijzigen.






















